救急認定薬剤師のパイオニア、安藝 敬生先生に訊く
救急・集中医療における薬剤師の役割
救急・集中医療に携わることになった経緯
私が、救急・集中医療に興味を持ったのは学生時代で、或る病院のICUを見学したときに、「ICUの現場には、我々が必要としている薬剤師がいない」と言われた医師の言葉がきっかけでした。それ以来、この分野で仕事をし、今年で9年目になります。当初は、救急の現場で仕事をする薬剤師はほとんどおらず、2009年の調査によると、救急医療・集中治療分野で薬剤師が関わっている施設は3割程度、また、昨年の調査によると実際に薬物療法や患者さんのケアに関わっている専従または専任薬剤師は、まだ1割に満たない状況です。しかし、始めた当初より薬剤師の必要性が非常に高いと感じていました。一方で、生命に関わるリスクの高い場面で、責任を負う対応を求められますので、十分な研修や標準化が必要であると思い、仲間を作りたいと強く願うようになりました。そうした中で、日本臨床救急医学会救急認定薬剤師が立ち上がり、私自身も2010年の第一回認定試験で資格を得ました。そして、2010年の春より長崎大学病院に異動し、救命救急センター開設当初より関わらせていただく機会を得ました。以前勤務していた2次救急病院から3次救急病院へのチャレンジは日々刺激となっています。
救命救急センターでの一日の流れ
救命救急センターの薬剤師は、専任として私が常駐しています。勤務体制は原則として、日勤であり、休日夜間は当直の薬剤師が対応し、対応困難な症例は私がサポートします。センターにおける薬剤師の一日は、医師が行う朝のカンファレンスに参加することから始まります。カンファレンスでは、15~6人の重篤な患者さんを対象として、前夜の状況を確認しながら、患者さんごとの治療方針が話し合われます。そこで、私は意見を述べ、また医師から薬物治療のプランや、薬についての調査など、課題を与えられることになります。一方、私は薬剤師独自の目線で薬学的な対応が必要な患者さんをリストアップし、これらを合わせて優先順位を決定します。
カンファレンスの後は、病棟に常駐し、患者さんの状態を確認しながら、医師、看護師、薬剤部と連携して、適切な対応を行います。その間に救急外来の初療室に搬送されてくる患者さんの情報が、救急コールとして入れば、必要に応じて対応します。また、外来だけでなく、院内の救急コールは全例対応に向かいます。
一日の終わりには、日勤から夜勤への引き継ぎがあり、そちらにも参加します。医師のカンファレンスだけでなく、看護師の申し送りにもできるだけ同席します。チームの中で最も多く患者さんと接する看護師の情報量は多いですし、看護師の考える問題に対して薬学的な観点から解決する方法を提示できることも多くありますので、申し送りは、ギブ&テイクのためのポイントになる場面だと思います。
業務の実際と役割
センター長からは、患者管理に密に関わることを要望されています。その中で私は、1人ひとりの患者さんに対して、薬物の投与前から、投与を終えた後まで、継続的にオーダーメイドの治療が実現できるよう努力しています。
救急外来においては、最初にホットラインで医師に連絡が入りますが、必要に応じて私にもコールがかかります。その場合、前準備が必要なことが多く、例えば、中毒患者であれば、解毒方法や推定される毒物の量に対する危険性などを情報として収集する必要があります。また特殊な薬剤を使う場面であれば、初療室に入って、医師へ投与量等の情報提供や看護師に使い方を指導することもあります。初療が終われば、患者さんはセンターに入院することになり、そこでも医師、看護師、薬剤師を中心としたチーム医療が展開されます。
病棟での薬剤師の業務は、投与に伴うメリット、副作用などのリスクファクターの存在を明確にし、最適な薬物治療へ導くことが中心です。そこでは処方設計から投与方法、投与ルート、投与後の作用、投与を止めた後まで、継続的に関与していくことが大切だと考えています。そのためにはできるだけ多くの情報を集める必要があり、ベッドサイドは何より重要です。フィジカルアセスメントを用いて体に触れ、全身状態を観察し、モニターを詳細に確認することで、多くの情報を得ることができます。他にも、カンファレンス、申し送りなど、医師や看護師から情報を得られる機会は、できるだけ活用しています。大切なことは、薬学的な管理に必要な情報を自分から取りに行くことであり、その集め方が、多職種連携の鍵であると言えるでしょう。
薬剤部のDI室に協力を仰ぐこともあります。私としては、出来るだけ多くの情報を集めて、アセスメントし、患者さん一人一人に対してオーダーメイドの薬物治療を考えることに時間を割きたいと思っています。
やりがいと課題
救急・集中治療の現場では、自分の考えや行動の結果が、早い段階でわかります。日々、症例から学びながら、患者さんが良くなっていく過程をダイレクトに感じられることが一番のやりがいです。
一方、課題は、マンパワー不足とこの分野における薬物治療の研究があまり進んでいないことが挙げられます。研究では、正しい薬物療法のためにエビデンスの構築とプロトコールの作成につなげていくことが大切ですが、救急・集中治療においては、各症例が特殊であり、背景が揃わないところがネックになります。できるところから標準化し、そこからさらに新たな課題を抽出し、これを継続・見直ししていくことが重要と考えます。最終的には患者さんのアウトカムを数値化し、薬剤師の関与が予後にどのように貢献したか、を明確化したいと考えており、それが、薬剤師の最終的な評価かつ必要人員増つながると考えています。
私もいくつかの研究チームに参加しており、2013年には成果の一つとして、「救急・治療におけるバンコマイシン(VCM)血中濃度管理への専任薬剤師の関与」について発表しました。要旨は、専任薬剤師が常駐して、患者の状態変化や治療方針をVCMの投与計画に迅速に反映することで、VCM血中濃度治療域の維持率がどの程度向上できたかを解析するというものです。結果は、専任薬剤師の介入よって、VCM血中濃度治療域の維持率が向上し、VCM血中濃度の中毒域への移行を大幅に減少しました。ただ、それが患者の予後に貢献したかどうかは、まだ研究段階です。
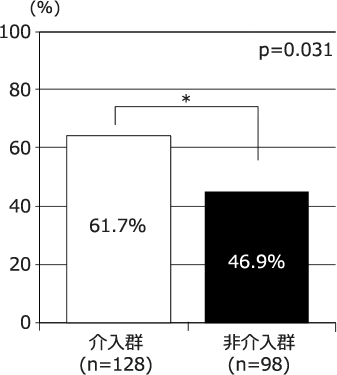
図1 VCM血中濃度トラフ値の治療域の維持率
介入群において有意にVCM血中濃度トラフ値が治療域に維持された。
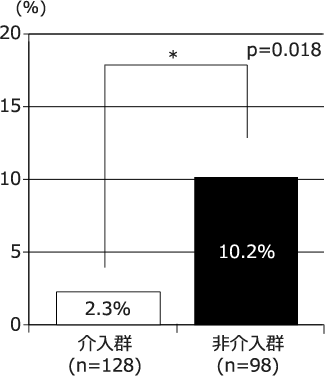
図2 VCM中毒域の到達率
非介入群において有意にVCM血中濃度トラフ値が中毒域に到達した。
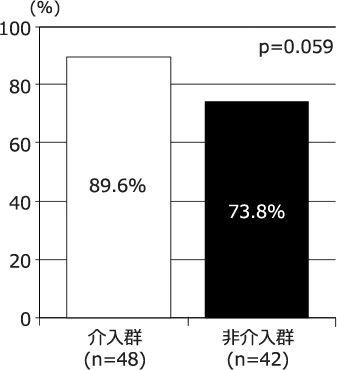
図3 TDM実施率
介入群においてTDM実施率が高い傾向を示した。
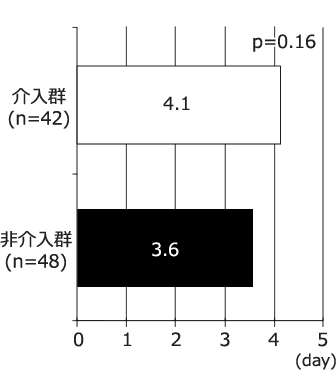
図4 VCM血中濃度の平均測定間隔
介入群と非介入群でVCM血中濃度の平均測定間隔は差がなかった。
他にも様々な薬剤のプロトコール化を試みようと考えています。こうした研究は薬剤師だけではできません。薬剤師が主導し医師・看護師とともに患者QOLを改善するといった成果もまた、チーム医療の産物だと思います。




